
第81期
出刊日:2018-01-15
返回上一層胃鏡檢查發現⋯ 胃腸道基質瘤!怎麼辦?
諮詢╱楊卿堯(臺大醫院外科部主治醫師、臺大醫學院外科助理教授)
撰稿╱邱俐穎
51歲的張先生平時生活不菸不酒,也相當注重養生,但今年公司健康檢查照胃鏡時,竟發現胃黏膜下有不明腫塊,進一步接受內視鏡超音波及電腦斷層檢查,證實胃部有一顆約4公分大、從胃壁往外突出的腫瘤。張先生後來聽從醫師建議,接受微創腹腔鏡手術進行腫瘤切除,病理報告顯示為胃腸道基質瘤,手術後定期在門診追蹤檢查,所幸術後迄今3年都沒有復發跡象。
近年來民眾接受胃鏡檢查等健檢的情形較以往普遍,胃鏡檢查除了可揪出胃部病灶或胃癌、食道癌外,也偶有民眾接受健檢,被告知胃黏膜下有腫瘤。胃黏膜下有腫瘤又可分為好幾種不同的疾病,其中最常見的就是胃腸道基質瘤(約占5到6成),其餘3成可能是神經鞘瘤、脂肪瘤、異位性胰臟等;另外,也可能是平滑肌瘤、平滑肌肉瘤、神經內分泌瘤等。若健檢發現胃黏膜下腫瘤,通常會安排病人接受進一步檢查釐清病因。
症狀不明顯 50至70歲為發生高峰
臨床上統計顯示,胃腸道基質瘤好發於40歲以上族群,50至70歲間為發生年齡高峰,男女比例約1比1,發生部位以胃部5到6成居多,其次為十二指腸以下到迴腸,約占2至3成,其餘10%為大腸、食道等非胃部等部位,另後腹腔也可能會發生基質瘤。
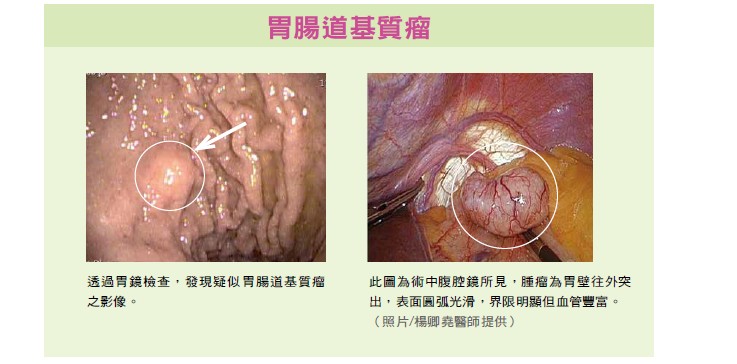 由於胃腸道基質瘤早期症狀並不明顯,即使有症狀,也只會出現上腹悶痛、類似胃食道逆流等的胃腸輕微不舒服症狀,很難早期發現。患者大多數是健檢照胃鏡時意外發現,不過也有部分胃腸道基質瘤病人是因為黏膜表面形成潰瘍,導致慢性出血,因貧血在血液科追蹤治療,最後經電腦斷層檢查才意外發現。
由於胃腸道基質瘤早期症狀並不明顯,即使有症狀,也只會出現上腹悶痛、類似胃食道逆流等的胃腸輕微不舒服症狀,很難早期發現。患者大多數是健檢照胃鏡時意外發現,不過也有部分胃腸道基質瘤病人是因為黏膜表面形成潰瘍,導致慢性出血,因貧血在血液科追蹤治療,最後經電腦斷層檢查才意外發現。
手術切除為標準治療 小於1公分可先追蹤
照胃鏡時發現黏膜下腫瘤的病人,需進一步接受內視鏡超音波、電腦斷層等檢查,醫師從腫瘤形狀、型態、質地進行影像學的鑑別診斷;而胃腸道黏膜下腫瘤不一定是惡性的;但若手術後病理報告證實為胃腸道基質瘤,不論大小,都應做後續的追蹤或治療。
目前胃腸道基質瘤的臨床標準治療是「手術完整切除腫瘤」,以降低復發和轉移風險,後續視情形使用標靶藥物治療。
不過胃腸道基質瘤臨床處理仍細分下列幾種情形:
一、 在「胃部」胃黏膜下小於1公分的胃腸道基質瘤,建議規律回診,半年至一年接受一次一般內視鏡追蹤。一旦發現腫瘤增大,再予以切除,治癒率和提前預防性切除一樣好。
二、 在胃部的1到2公分腫瘤,靠近胃大彎或胃前壁的位置,腹腔鏡手術風險較低,可考慮切除;但若腫瘤位置靠近胃食道交界處或賁門,因手術風險較高,可考慮密切追蹤,若開始變大,再予以切除。
三、 發生在非胃部(如:十二指腸、空腸、迴腸、直腸、食道)小於2公分的腸道基質瘤,由於轉移風險很高,應該予以切除。
四、 不論發生部位,胃腸道基質瘤只要大於2公分都應該手術切除。
標靶藥物效果佳 規律服藥可穩定控制病情
在1998年以前,由於胃腸道基質瘤致病機制不明,傳統化療反應很差,一旦復發或轉移,醫界幾乎束手無策,病人也往往活不過第二年,幾乎等於是被宣判死刑。不過,隨著癌症標靶治療藥物「基利克」(Glivec)於2001年問市,終於為胃腸道基質瘤的臨床治療帶來曙光。
基利克對80%復發或轉移的胃腸道基質瘤都有某種程度的腫瘤抑制作用,主要作用在腫瘤c-kit接受器上,作為對抗胃腸道基質瘤的第一線標靶治療藥物,目前標準劑量病人一天需服用400毫克(4顆)。
病人若有以下情況,除了手術外,會再輔以標靶藥物治療:
一、腫瘤有轉移性或局部侵犯
1. 在開刀前已有肝轉移或遠處轉移。
2. 腫瘤拿不乾淨、有局部侵犯的狀況。
二、高復發風險
1. 腫瘤大於10公分。
2. 腫瘤在50個高倍顯微鏡視野下分裂指數大於10。
3. 腫瘤大於5公分且50個高倍顯微鏡視野下分裂指數大於5。
目前健保給付高復發風險且手術已完全切除之胃腸道基質瘤病患,術後輔助標靶藥物3年。但若是轉移性或局部侵犯的胃腸道基質瘤病人,則必須一輩子長期規律服用標靶藥物,才能達到絕佳控制。此種情況健保可給付至藥物無效時。
除了基利克外,紓癌特(Sutent)、癌瑞格(Stivarga)作為胃腸道基質瘤的第二、第三線標靶藥物,也陸續問市並納入健保給付,若第一線標靶藥物產生抗藥性或病人服藥後出現副作用難以忍受時,可使用後線標靶藥物。目前病人只要定期服用標靶治療藥物,在藥物控制下,幾乎可和疾病和平共處一輩子,即使是復發或轉移,也不再是不治之症。
需終生定期追蹤
胃腸道基質瘤病人需終生定期追蹤,每3個月回診一次、每半年做一次影像學檢查。胃腸道基質瘤的復發風險以腫瘤大小、部位及分裂指數有所區別,復發風險高的病人可能手術後3個月腫瘤就復發。
由於大部分的胃腸道基質瘤在標靶藥物治療下,只是進入「冬眠期」,一旦停藥,腫瘤可能最快在2週內就會復甦,轉變為棘手的進展性多發性復發,所以病人千萬不要任意自行停藥、減藥或調整藥物劑量。
請別錯過本期其他精彩內容…
- 【總編輯的話】脂肪肝的「解藥」,就在自己身上!
- 流感季節小心肝 快打疫苗保平安
- 2018元旦起 滿一歲幼兒常規接種A肝疫苗
- 肝臟變胖可逆轉 拒絕脂肪肝!
- 肝癌免疫療法帶來新突破 但非人人適用
- 魏寬仁抗癌 10 年 走出生命幽谷/B肝輕忽追蹤 肝癌 10 公分併轉肺癌
- 免干擾素C肝全口服新藥 (DAAs) 2018年健保給付再放寬 受惠人數再擴大
- 心臟死後器官捐贈上路 拯救更多瀕死生命 【大愛再延續】
- 捐血與B、C型肝炎
- 膽管阻塞了! 內視鏡膽管支架引流膽汁無傷口
- 【醫學新知】24小時不休息、診斷快、效率高… AI人工智慧將改變醫療風貌!
- 【愛肝新樂園】B肝抗病毒藥 停藥要小心
- 年節大吃大喝 當心消化道疾病大暴走
- 【肝爹信箱】有問必答
- 陳靜女士勇抗肝癌13年 奮戰到最後─家人捐善款 傳遞視病猶親的感動
- 「台灣阿肝」許金川教授帶領基金會 連獲3大獎受肯定
- 救救肝苦人募款順利完成─2018「保肝全壘打」即將開跑!
- 寒冬中燃燒愛心正能量 助身障朋友免費保肝
- 好心肝門診中心將擴充樓層及診間 籲請各界熱烈愛心襄助