
第92期
出刊日:2020-10-15
返回上一層骨質疏鬆6問/劉珈麟醫師專業解答

好心肝門診中心家庭醫學科專任主治醫師
好心肝健康管理中心主治醫師
醫學專長:慢性病管理與併發症預防、骨質疏鬆症、預防醫學、安寧緩和醫學
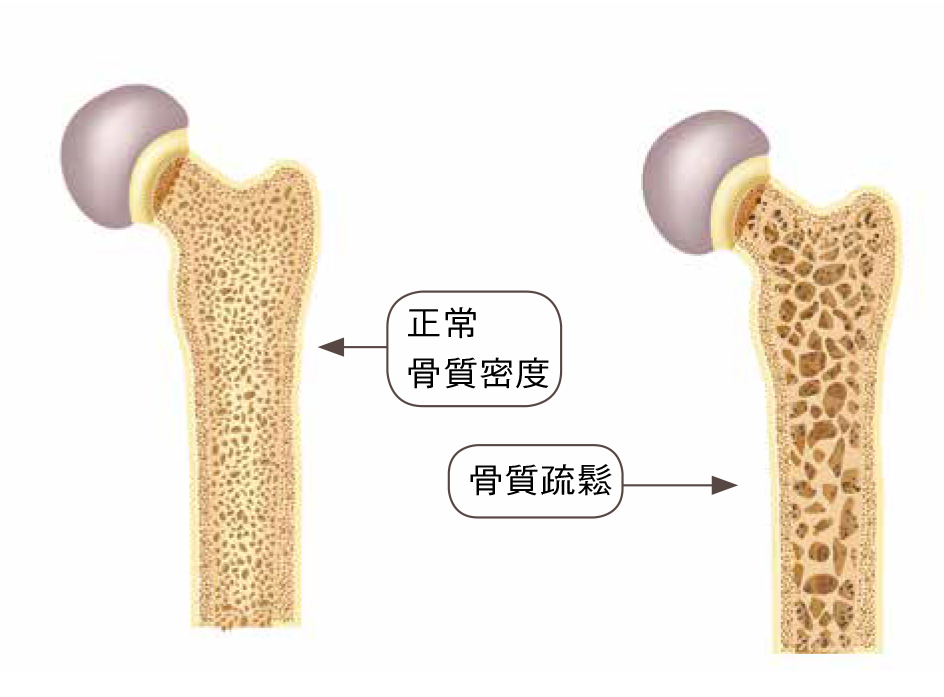
骨質疏鬆症為什麼會被稱為隱形殺手呢?
A:骨質疏鬆症是骨量減少、骨密度下降的疾病。在尚未發生骨折前,常常沒有感覺也沒有症狀。很多人的第一個症狀是骨折造成的疼痛,之後就必須面對骨折造成的長期臥床、生活品質下降或生命損失,所以骨質疏鬆症會被稱為隱形殺手。台灣的髖骨骨折發生率是亞太國家的第一名,隨著人口老化的速度加快,骨質疏鬆症是一個值得重視與預防的疾病。
如何預防骨鬆及日常保健?
A:預防骨鬆最重要的是注意營養、運動與適當的曬太陽。平時一定要注意含鈣食物的攝取需足夠。乳製品、黑芝麻、豆干、板豆腐都是很好的鈣質來源。若無法從飲食中攝取足夠鈣質的人,可以考慮鈣片的補充,必要時可諮詢營養師。運動方面,在體力能負擔的情況下,多做登山、慢跑等荷重運動可以促進骨頭健康。適當的曬太陽,能讓身體合成維他命D,更是可以促進骨頭健康的重要元素。
哪些人是高風險族群,需要接受進一步檢查與評估?
A:65歲以上女性或70歲以上男性,以及50歲以上有骨質疏鬆危險因子的人都可以考慮接受進一步檢查與評估是否有骨質疏鬆的問題。
骨質疏鬆症的危險因子包括:身高較年輕時減少4公分以上、身形瘦小(身體質量指數BMI<18.5)、長期使用類固醇、過量飲酒、吸菸、有骨質疏鬆家族史或本身有可能加速骨質流失的內分泌代謝性疾病。
聽說骨質疏鬆治療以後,下巴骨頭會壞掉?
A:某些治療骨質疏鬆的藥物,使用長時間後,少數病人會發生顎骨壞死的副作用,所以有此一說,這樣的副作用多發生在癌症病患。研究指出,骨質疏鬆症患者的發生率約一萬分之一到十萬分之一(人年)間。發生顎骨壞死的危險因子包括:癌症病患、口腔衛生不佳,糖尿病患、長期使用類固醇、接受侵入性的牙科處置。
然而這些藥物對骨質疏鬆症的治療效果很好,除了能使骨密度上升外,還能減少約5成骨質疏鬆造成的骨折。對還沒發生脊椎骨折的患者,也能降低約5成未來發生脊椎骨折的機率。
疾病的治療,常是兩害相權取其輕。我們在開始使用這一類藥物前與治療期間,可以執行一些措施,將副作用發生機會降到最低。首先,用藥前先請牙科醫師做口腔清潔與評估,若遇有需要侵入性牙科治療時,等療程結束,傷口癒合後再開始使用骨鬆治療藥物。治療期間須注意口腔衛生、定期回牙科門診追蹤評估。如此將可把副作用發生的機率降到最低,又可以得到好的療效。
聽說治療骨質疏鬆症的藥會讓骨頭脆掉,更容易骨折,是真的嗎?
A:有部分治療骨質疏鬆的藥物,使用長時間後,少數病人有發生低創傷性骨折的報告。但是,如果骨質疏鬆症不治療,發生骨折的風險更高。沒有人希望生病,也沒有人想要藥物的副作用,但是當疾病發生時,只好做一個最適合自己的選擇。
研究報告指出,非典型骨折在接受某些骨鬆藥物治療3年後的發生率約一萬分之一。但是曾有調查結果顯示,台灣女性5年髖骨骨折發生率約為萬分之50.5。整體而言,使用藥物的好處是大於壞處的,且並不是所有骨鬆治療藥物都有這樣的副作用。至於如何選擇藥物,每種藥物的優缺點就需要民眾與醫師討論後選擇最適合的療法了。
骨質疏鬆症需要治療多久?可以自己停藥嗎?
A:不論是使用何種骨質疏鬆的藥物治療,必須注意的是,治療必須至少持續1年以上,藥物吃吃停停都不會有治療效果。而且有些半年注射一次的藥物更是不可自行停藥,一旦自行停藥會有反彈性骨折率增加的現象,不可不慎!

請別錯過本期其他精彩內容…
- 總編輯的話/帶走「肝帝」的胰臟癌,怎麼防?
- 政府免費肝炎篩檢對象擴大 45歲至79歲終身一次
- 發現C肝病毒 英美3位學者榮獲諾貝爾生醫獎
- 6大危險因子你有幾個?找出高危險群 有機會早期發現 早期治療
- 非侵入性肝纖維化檢查,免切片!
- 林老師診療室/怎麼看自己的 肝臟抽血報告?
- 「免疫加標靶」列晚期肝癌第一線療法 台灣核准了!
- 為什麼C肝全口服藥物治療會失敗?
- 免疫力被壓制,小心B肝復發!
- 網內互打,肝指數升高!
- 不胖卻有脂肪肝,也有肝纖維化風險!
- 腹瀉拉不停,可能是這些病毒在作怪!
- 胃酸壓不下來?嚴重胃食道逆流藥物有新選擇!
- 上醫醫國 典範永存 追思台灣「肝帝」──陳定信教授
- 肝基會26週年慶/許金川教授妙語為全民健康請命 「保肝要成功」必須「拜託陳時中」
- 4天16場馬拉松篩檢 破3千人 世界肝炎日在台南府城
- 肝爹信箱 有問必答
- B肝治療5問/高嘉宏教授 專業解答
- 腦下垂體腫瘤5問/曾漢民醫師 專業解答
- 子宮肌瘤5問/華筱玲醫師 專業解答
- 學童視力5問/施智偉醫師 專業解答
- 好心肝故事/苦等13年 葉培棟先生成功擺脫C肝