
第99期
出刊日:2022-07-12
返回上一層擔心會不會得胃癌? 先篩檢幽門螺旋桿菌!
幽門螺旋桿菌(以下簡稱幽門桿菌)是少數可存活於胃部的細菌,除了會造成慢性胃炎、消化性潰瘍外,最嚴重的還會導致胃癌。根據流行病學研究,高達90%的胃癌可歸因於幽門桿菌,透過篩檢以及根除幽門桿菌,可大幅降低胃癌的發生,達到預防的效果。
諮詢/劉志銘(臺大癌醫分院綜合內科部主任、臺大醫學院內科臨床教授)
撰稿/張雅雯、黃靜宜
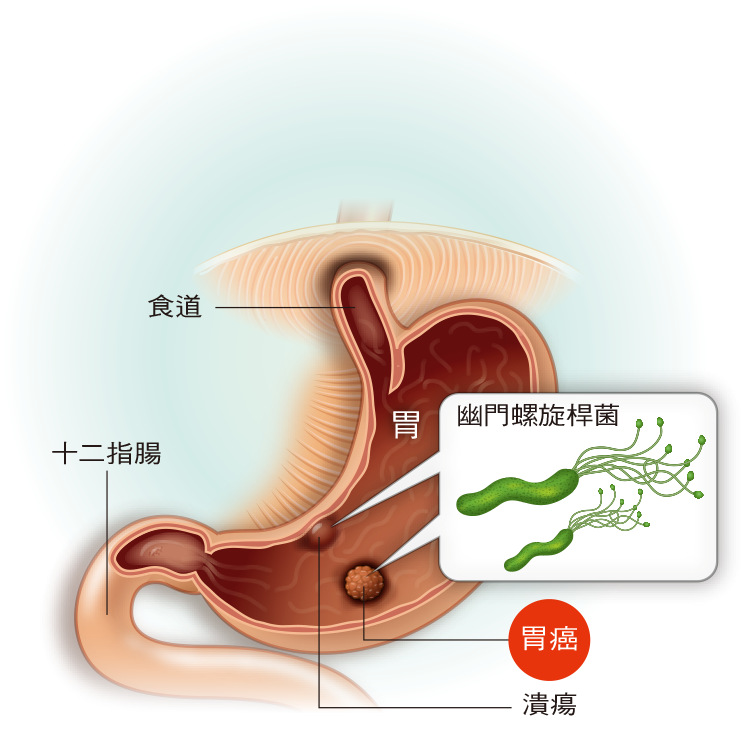
幽門桿菌是腸胃道多種疾病的源頭,一開始會造成慢性胃炎,如果沒有接受治療,可能進展成較嚴重的胃炎,比如說萎縮性胃炎或胃黏膜腸化生等癌前病變,再下一步就會進展成胃癌。
早在1994年,幽門桿菌就被世界衛生組織和國際癌症研究機構共識小組歸類為明確的致癌物,世代追蹤研究發現,幽門桿菌感染是造成胃癌的主要危險因子。有幽門桿菌感染的人罹患胃癌的風險比沒有感染的人高出6倍,根據流行病學的推估,有90%的非賁門胃癌是幽門桿菌引起的,日本的一個世代研究發現,1246位幽門桿菌感染的人,在經過8年的追蹤後,有3%的人罹患胃癌,值得注意的是另外280位沒有幽門桿菌的人,在經過8年後則沒有人罹患胃癌。這也讓胃癌防治有了明確標的,就是對幽門桿菌感染做早期的篩檢與介入治療。而且除菌防胃癌要趁早,若胃黏膜已有腸化生或分化異常,此時除菌預防胃癌的效果就較差一些了。此外,幽門桿菌也與胃潰瘍及十二指腸潰瘍的發生有相關,幽門桿菌感染者終其一生,有15∼20%人會罹患胃潰瘍或十二指腸潰瘍。
經口傳染為主 家庭成員互相傳染
為什麼會得到幽門桿菌?確切的傳播途徑仍未有定論,但已知幽門桿菌最重要的傳染途徑是經口傳染。根據流行病學的研究,家庭內人與人的相互傳染是重要來源,而大多數的感染者皆是在孩童或青少年時期受到已帶菌的家庭成員傳染,特別是帶有幽門桿菌的母親將此菌傳播給子女的風險更高;因此,透過幽門桿菌篩檢,不僅是保護個人、更是保護一個家族的健康。
在1990年代,台灣成年人幽門桿菌的盛行率約為55%,隨著經濟狀況與公衛環境的改善,目前台灣20歲以上成年人幽門桿菌的盛行率為30%,孩童與青少年的盛行率則約為10%,可見當公共環境改善達到相當水準,有助於減少幽門桿菌傳播,然而如何更進一步降低盛行率,並且讓已受感染的人免於胃癌威脅,就有賴幽門桿菌篩檢。
篩檢陽性者 愈早除菌效益愈高
幽門桿菌的篩檢及根除治療的效益非常高,因為根除一種菌就等於有預防慢性胃炎、消化性潰瘍及胃癌的效果,若能作為胃癌高危險群之常規篩檢,可減少醫療花費並提高健康效益。
在台灣,胃癌造成女性12.3年和男性9.3年的預期壽命損失,而一位胃癌病人從初診斷經治療到死亡,醫療費用約50萬元新台幣。經成本效益計算,自30歲起,幽門桿菌檢查陽性者接受除菌治療具有成本效益,而且愈年輕時開始篩檢和除菌,整體花費愈低,效益愈高。
建議胃癌高危險群優先篩檢
由於全面篩檢幽門桿菌並不容易,經費也過於龐大,建議從胃癌的高危險群先開始。
文獻分析顯示,一等親有胃癌病史的人,罹患胃癌的整體風險是沒有胃癌家族史民眾的2.35倍。台灣癌症登記資料顯示,男性胃癌的發生率大約是女性的2倍。高齡族群也是胃癌的高危險群,55∼59歲男性胃癌的發生率已經增加到每十萬人口27.7人。因此建議將胃癌高危險族群,包括一等親屬有胃癌病史者、50歲以上民眾、以及居住於胃癌高發生率地區民眾列為幽門桿菌優先篩檢的對象。
馬祖全面根除幽菌成效佳
建議幽菌納入社區常規篩檢
事實上,過去台灣已有部分地區試辦幽門螺旋桿菌的篩檢及根除治療,成效非常顯著。
馬祖地區過去為全台胃癌發生率最高的地方,於2004年推行幽門桿菌全面根除後,幽門桿菌盛行率已由近7成降低至今約1成,且在大規模篩檢與根除幽門桿菌的12年之後,馬祖胃癌的發生率顯著的減少了53%,預測到2025年時,馬祖胃癌的發生率將可以減少68%。
彰化地區則於2014年施行糞便潛血與幽門桿菌糞便抗原之二合一檢測法,初步顯示胃癌的發生率已減少了約10%,也同步提升大腸癌防治成效。
基於幽門桿菌經口傳染的特性,目前研究指出,若以家庭為單位進行幽門桿菌篩檢及治療,將可提高除菌治療率與降低再感染,避免家庭成員間交互傳播傳染給孩童、保護家庭內未感染者,以及減少再感染風險。國內偏鄉地區於2018年開始進行胃癌防治試辦計畫,就是採取家戶篩檢法。
非侵入性檢測法
碳13吹氣、糞便抗原較準確
那麼要如何知道自己是否有幽門桿菌?目前幽門桿菌的非侵入性檢測方式包括:碳13尿素吹氣法、幽門螺旋桿菌糞便抗原檢驗及血清學檢驗。
碳13尿素吹氣法的敏感度與特異度皆為95%,是準確度最高的,亦可評估除菌後效果。不過檢驗前,受測者須停用質子幫浦抑制劑(PPI)至少2週,抗生素或鉍劑則至少需停用4週。
糞便抗原檢測可以了解幽門桿菌感染的狀態,也可於除菌後用來評估除菌效果。但民眾對這項檢測的接受度比呼氣或抽血來得低,需要給民眾更多的使用指導及如何正確的處理、運送檢體,以提高檢測完成度與準確度。
抽血可以檢測曾經或持續有幽門桿菌感染,但因為無法區分目前仍然帶菌或只是感染過而產生的抗體,所以不建議使用血清檢測法來決定是否應該接受除菌治療,但可以用在大規模幽門桿菌篩檢。抽血檢驗陽性者,再以碳13尿素吹氣法或幽門桿菌糞便抗原檢測,確認陽性後,再給予幽門桿菌根除治療。
根據研究,若將幽門桿菌納入社區篩檢項目,以抽血或糞便檢驗的方式,比起以碳13呼氣檢查更具有成本效益。

胃鏡為侵入性篩檢
最常搭配快速尿素酶測試
另外胃鏡檢查也可以診斷是否有幽門桿菌,再搭配快速尿素酶測試、胃黏膜組織染色檢查或細菌培養,準確性皆高於90%。
快速尿素酶測試(CLO test)的準確度跟碳13尿素吹氣法相當,約半小時可得知結果,但也同樣需要在採檢前停用質子幫浦抑制劑至少2週,抗生素或鉍劑則至少需停用4週,以免藥物影響準確度。
組織染色檢查則是以胃鏡取得切片,直接透過組織學檢查,但組織染色檢查會因為不同病理科醫師判讀而有所差異。至於細菌培養的特異度雖然極高,也就是培養出來就代表有幽門桿菌感染,但細菌能否培養成功會受到檢體的品質與實驗室技術的影響。
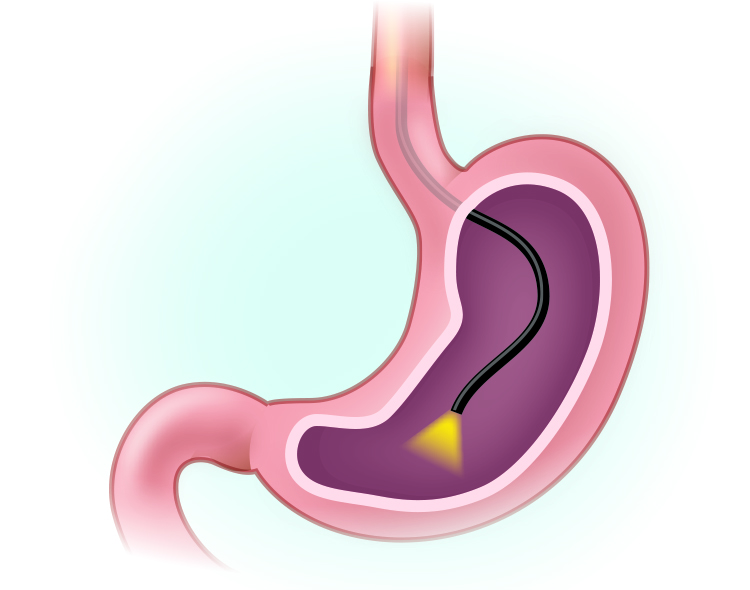
【圖說:做胃鏡檢查時可以一併做幽門桿菌篩檢。】
除菌治療有多種藥物組合一旦篩檢出幽門桿菌陽性,建議接受除菌治療。目前第一線治療建議使用四合一治療(包括10-14天之鉍劑四合一治療或14天之非鉍劑四合一治療)。克拉黴素(Clarithromycin) 抗藥性較低的地區,14天之三合一治療為可接受之替代療法。
若第一線治療未成功,可採取第二線治療,處方包括鉍劑四合一療法或含levofloxacin三合一或四合一療法,皆可作為第二線的治療處方。
至於病人該用哪種療法,則建議由醫師進行評估,首要考量包括病人有無藥物過敏史、該地區的抗生素抗藥性盛行率,同時也要兼顧病人對用藥的遵從性,據此選擇最適合病人的療法。部分的民眾在除菌治療期間會有輕度到中度的副作用,包括噁心、嘔吐、頭暈、腹部不適、腹瀉、食慾不佳等。服用鉍劑的人,排便顏色會較深,甚至是黑便,此為鉍劑代謝後的變化,非消化道出血。此外,除菌處方可能與病患平時服用的慢性用藥有交互作用,例如降膽固醇藥物(statin類),以及酒精、葡萄柚等,服藥期間須遵照醫師指示停用或避免食用。
若經過兩次以上除菌治療仍未能成功,這類難治性幽門桿菌患者建議優先依抗藥性檢測結果選取抗生素。但是在考量檢測的可近性、成本和患者偏好後,亦可根據用藥史的經驗性選藥,這時通常就會建議選用含有較高劑量之質子幫浦抑製劑(PPI)的四合一療法治療14天。
除菌後不代表一勞永逸
有癌前病變要定期胃鏡追蹤
值得注意的是,篩檢及治療幽門桿菌後,應確認除菌治療的療效。目前建議以碳13呼氣測試為主,以監控抗藥性改變造成除菌成功率下降的可能性。
此外,感染幽門桿菌後,會導致胃部持續發炎,甚至進展成萎縮性胃炎和胃黏膜腸化生,若有這些病變,將來會繼續發展成胃癌,因此被視為癌前病變。
臨床上有3種方法判斷癌前病變的嚴重度:
1. 胃鏡檢查時做胃組織切片,再經病理檢驗,依照萎縮性胃炎和胃黏膜腸化生之分期來診斷是否為較嚴重之第3、4期。
2. 照胃鏡時,醫師目測檢查胃黏膜是否有嚴重的萎縮性胃炎和胃黏膜腸化生。
3. 抽血檢驗血清胃蛋白酶原I和II與其比值,若數值異常,即代表有較嚴重之萎縮性胃炎。
已經有萎縮性胃炎和胃黏膜腸化生的病人,即使根除幽門桿菌,病灶仍可能持續往癌化發展,仍必須定期接受追蹤性內視鏡檢查,以提早發現胃癌。
此外,有胃部再生不良病變或是胃癌的病人,即使已經接受病變切除,不論是經由內視鏡或是手術部分胃切除,仍具有演變成胃癌或是復發之可能,建議這樣的病人也應定期接受追蹤性內視鏡檢查,以提早發現胃癌。
至於有胃癌家族史的人,或是其家族屬於具遺傳性家族性胃癌的人,由於罹病風險也較高,因此也建議定期以胃鏡追蹤。
疑 惑 解 除 補 給 站
Q:除菌後為什麼會再感染?
A:幽門桿菌為經口傳染,個人生活及飲食之衛生改善可以降低感染的風險。由於家庭成員的交互感染亦是再感染的原因之一,因此,帶菌者成功除菌後,其同住家庭成員亦可考慮接受篩檢,以降低他們新感染或除菌者再感染的風險。若大多數社區感染者皆接受根除治療,環境中少有幽門桿菌,日後的再感染率就會非常低。
請別錯過本期其他精彩內容…
- 總編輯的話:B肝的未竟之業
- 肝癌有家族性 應積極追蹤檢查
- 雲林6歲童確診引發腦炎、猛爆性肝炎 洗肝5次救回一命
- 慢性B型肝炎治療的挑戰
- 兒童嚴重不明原因 急性肝炎悄悄蔓延!
- 接種 COVID-19 疫苗後肝炎?!怎麼回事?
- 胰臟癌 不能開刀並非無路可走 精準治療展現一定療效
- 肝癌自發性破裂出血!怎麼辦?
- 大腸鏡前的清腸準備
- 愛肝新樂園:救命用超音波,做了沒?
- 打嗝、嗝氣、放屁, 身體想給你什麼訊息?
- 如何正確使用幫助排便藥物? 便秘好煩惱!
- 肝爹信箱 有問必答
- 敦化扶輪傳愛 前進桃園復興原鄉
- 傑出校友愛心回饋彰化福興鄉 保肝列車防疫不停駛
- 糖尿病與眼疾5問 許紋銘教授專業解答
- 低血糖5問 黃天祥教授專業解答
- 攝護腺癌5問 余宏政教授專業解答
- 腕隧道症候群5問 許承嵐醫師專業解答
- 肝血管瘤5問 朱祐龍醫師專業解答
- 臺大林峯輝教授的罹癌體悟 再晚個一年半載,我就沒救了!
- 好心肝門診中心即將擴建11樓診間服務 亟需您的愛心「掛名」襄助