
第106期
出刊日:2024-04-17
返回上一層21世紀的聽診器 「重點式照護超音波」全身都能「掃」 揪出潛藏疾病 診斷更即時
超音波不僅在各科都是診斷利器,也是急診科醫師臨床診治的重要工具,醫師透過超音波探頭掃描,即能快速對病人的重點器官進行評估,揪出潛藏的疾病,加快治療流程。
諮詢/連琬菁(臺大醫學院急診醫學科臨床教授、臺大醫院急診醫學部一般急診科主任)
撰稿╱楊雅馨
23歲的胡小姐腹痛了三個月,她曾經到一般診所就醫,甚至做過胃鏡、大腸鏡檢查,皆未發現異常,但胡小姐的腹痛依舊沒好轉,甚至加劇,被家人催促到急診。醫師發現她有些微發燒、身材細瘦的她肚子卻鼓鼓的,於是立即使用腹部超音波替她檢查,發現她的右下腹有一腫塊,裡頭有不正常的鈣化點,懷疑是感染或其他問題,進一步安排電腦斷層檢查發現,腫塊其實是盲腸破裂、裡面的石頭掉落在膿包所致,於是緊急為她安排手術治療,解決了她三個月來的「腹中大患」。
當各種外傷或疼痛的病人被送到急診處,急診科醫師擔負著必須在最短時間內釐清病因,安排後續治療以便搶救生命的急迫壓力,而診治過程少不了需要各式檢查工具,其中,「重點式照護超音波」(point-of-care ultrasound, POCUS)能快速對病人的重點器官進行評估,揪出潛藏的疾病,加快治療流程。雖然電腦斷層等高階影像檢查也是診斷利器,但是電腦斷層有輻射,對於懷孕婦女並不合適,若需使用顯影劑,也不適用於腎臟功能差的病人,限制較多。
超音波可快速了解多重器官系統
POCUS是使用一般超音波儀器,但是在操作概念上與一般超音波不同,可以較機動性地在病人旁邊進行重要器官的超音波掃描,急診科醫師可迅速對病人的身體進行全面、整體且跨專科的評估,可根據影像診斷「眼見為憑」,因此也被稱作是「21世紀的聽診器」。
尤其台灣逐步邁入超高齡社會,很多臥床的長者都有共病的現象,也時常往返急診、醫院,他們就醫不見得只有單一專科的問題,而POCUS讓醫師更能整體評估病人的狀況。
急診科POCUS所使用的超音波與其他專科使用的設備相同,主要是運用三支針對腹部、心臟與探查肌肉骨骼等表淺部位的探頭,即可涵蓋大部分的需求。但和其他專科執行的超音波最大的差別在於,POCUS不限單一器官或特定部位的掃描,而是藉由「從頭到腳」的重點掃描,掃描的方式以「眼見」(eyeballing)為主,並不會進行細部器官與組織的量測,加速急診科醫師判斷「疾病的有無」;而各專科的超音波則是針對特定的器官,如腸胃科看腹部器官、泌尿科針對泌尿系統、心臟科則為心臟、胸腔科則是肺部,並進行更精準的測量與運算,如心臟科醫師會用超音波去計算心臟瓣膜的狹窄度或逆流程度。
簡單來說,POCUS涵蓋範圍較廣,但深度未及各專科的超音波運用,兩種模式目的不同惟各有擅場。
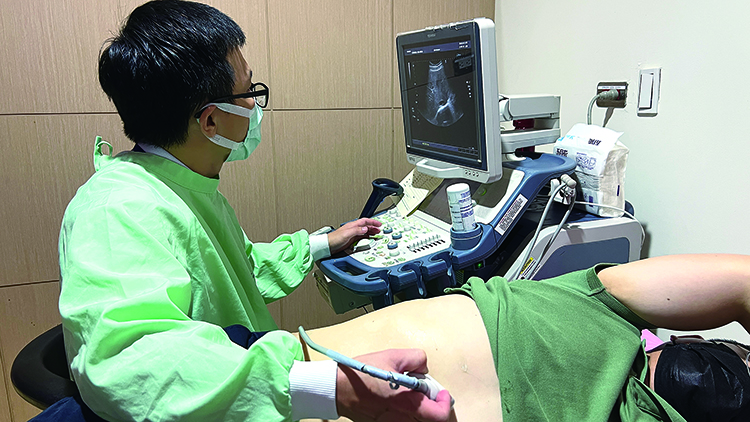
圖說:超音波可幫助醫師瞭解體內器官組織狀況。
急診應用較普及
可快速找出病因分流病人
從應用最為廣泛的急診可看出POCUS的優勢。急診科醫師運用POCUS更強調跨專科的整體評估,並即時找出造成病人症狀的主因。以長輩因上腹痛就醫為例,若醫師只專注在腹部器官,忽略了整體性,就可能錯失心肌梗塞的診斷。
急診科醫師還可透過超音波掃描,瞭解下腔靜脈尺寸,評估病人的身體水分,亦或是診斷肺部是否積水、心臟跳動的狀況與功能、有無主動脈擴張或主動脈瘤等;對於囟門尚未關閉的嬰兒,醫師也能利用超音波看腦部結構,腦部超音波掃描雖不及頭部電腦斷層清楚,也不失為初步評估工具。
POCUS不單只做診斷,確認原因後可協助病人找對就診科別,如頸部的腫塊,可藉由超音波影像判斷是甲狀腺(內分泌科)或淋巴結腫大(耳鼻喉科)的問題;必要時還可以經超音波導引做切片檢查或治療,如手腳腫起,可判斷是感染或其他問題,有化膿可以做引流;而協助疼痛控制的神經阻斷術、選擇合適的血管做靜脈注射,都可以利用超音波讓治療更為精準。
而急診的婦科問題也能藉由腹部超音波檢查來發現異常並做進一步的處置,雖然精準度不及陰道超音波,但檢查發現異常,如懷孕初期下腹痛合併陰道出血,經超音波檢查確認胚胎仍在子宮需安胎,就會照會婦產科進一步治療。不過POCUS並不能取代其他的檢查,只是讓醫師多一項診斷工具,必要時仍得配合抽血、心電圖、電腦斷層等相關檢查一起綜合判斷。

圖說:重點式照護超音波主要是運用針對心臟、腹部、肌肉骨骼等部位的探頭進行掃描。
可縮短部分疾病急診留觀時間
POCUS幫助急診科醫師快速診斷病因,更進一步的好處是縮短部分疾病的病人在急診處留觀的時間,抒解急診處擁塞的現象。2022年臺大醫院急診醫學部發表在《斯堪地那維亞創傷、復甦與急診醫學期刊》(Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine)的研究,以回溯性資料分析發現,因「急性腰痛」就診的病人,醫師若能在120分鐘內為病人做超音波檢查,病人留觀時間約128分鐘;超過120分鐘才做超音波,留觀時間延長至217分鐘。為什麼以120分鐘為限?主要是因急性腰痛就醫,通常還會加做X光、尿液檢查,約2個小時後報告會出來,若報告正常,醫師再配合超音波檢查確認無其他問題,病人即可安心返家。
而另一篇臺大醫院急診醫學部發表在2023年《超音波在醫學上的應用—歐洲超音波期刊》(Ultraschall in der Medizin-European Journal of Ultrasound)的研究也顯示,因胸痛、喘就診,並經心電圖檢查為「非心肌梗塞」的病人,若能在90分鐘內做超音波,亦能減少急診留觀時間,還可降低病人的死亡率,因為這群病人通常需要2~3次的心電圖、抽血才能判斷,若加上超音波可以加速診斷。
至於心肌梗塞病人透過急診超音波檢查則沒有節省時間的效益,因為依照台灣醫療品質管理標準,心肌梗塞病人到達急診90分鐘內,即應接受心導管檢查打通血管,但超音波可以幫助醫師發現一些沒有想到的診斷,如心包膜積水等問題。
在忙亂緊繃的急診室裡,POCUS也有診斷以外的好處。臨床觀察發現,醫師做超音波時可以與病人有更多互動,透過即時的影像呈現讓病人更瞭解、掌握自己的疾病,病人可較為安心,有助於提升醫病關係。
POCUS可應用於居家醫療
目前POCUS不只運用在急診醫學,在整合醫學科、內科、病房、高齡醫學、居家醫療等都逐漸有其角色與應用。
尤其超高齡社會來臨後,行動不便的長輩將會愈來愈多,看病的模式也將愈來愈多元,「居家住院」(hospital-at-home)成為未來的趨勢。在居家照顧中,有些較單純的狀況就可以由居家護理師透過POCUS快速的評估並排除,如掃描膀胱、肛門、直腸,了解臥床的病人是否需要導尿、大便是否卡在肛門口而無法解便等問題,進而減少長輩舟車勞頓反覆急診,也提升居家照顧的品質。
隨著科技進展,除了較為輕便,如筆電大小的攜帶式超音波外,許多廠商還開發出更小的「手持式」超音波,但手持式的超音波多半還需外接螢幕、與手機配對等,解析度也較差,影像報告要上傳到醫療院所的雲端系統也有困難,故實際運用還不普遍。未來這些缺點若能改善,相信POCUS運用會愈來愈廣,在長照與居家醫療也成為不可或缺的重要評估工具。
請別錯過本期其他精彩內容…
- 總編輯的話:消滅肝病的艱鉅使命
- 好心肝、臺大醫院、聰泰科技公司研發 即時超音波檢查AI偵測辨識肝腫瘤 獲亞太肝臟學會研究者獎
- 美國FDA首度核准 非酒精性脂肪肝炎有新藥了!
- 肝癌治療後, 如何減少復發?
- 可偵測出難發現的胰臟癌 內視鏡超音波應用日廣
- 胰臟長水泡(囊腫), 會進展為惡性腫瘤嗎?
- 腸道微菌叢失衡會傷肝! 基因改造細菌是解藥嗎?
- 肝硬化關鍵十問
- 如何評估B肝帶原者肝臟發炎程度與用藥時機?
- 愛肝新樂園|想要告解,但神父過春節了, 怎麼辦?
- 吃東西卡卡! 食道憩室是什麼?
- 便便上有油! 脂肪便的原因?與癌症有關嗎?
- 肝爹信箱 有問必答
- 兒童便祕好苦惱,如何解?
- 病友心聲|郭忠順先生肝內藏9公分肝癌 免費保肝篩檢,救了我一命!
- 高血壓9問 王水深教授專業解答
- 甲狀腺結節5問 黃碧玉醫師專業解答
- 接觸性皮膚炎4問 王莉芳醫師專業解答
- 幽門螺旋桿菌5問 楊智欽醫師專業解答
- C肝治療5問 洪俊銘醫師專業解答
- 好心肝故事|清大退休副校長林聖芬先生 十二指腸潰瘍纏身 暴瘦10公斤
- 好心肝門診中心擴建 11樓門診服務正式啟動 5 樓門診內視鏡中心積極規畫中