
第106期
出刊日:2024-04-17
返回上一層肝硬化關鍵十問
諮詢╱楊培銘(肝病防治學術基金會總執行長、臺大醫學院名譽教授)
撰稿╱侯冠竹、黃靜宜
Q1醫師說我肝硬化了,什麼是肝硬化?
肝硬化,顧名思義就是「肝變硬」了。正常的肝臟應該是柔軟的,當肝臟持續或斷斷續續地發炎,會產生纖維組織,這些纖維組織不斷增生累積,使得肝臟愈來愈硬,就是肝硬化。
Q2為什麼我會得肝硬化呢?
罹患肝硬化的原因主要是肝臟發炎引起。任何原因導致肝臟發炎,時間久了都會造成肝纖維化,而纖維組織增加後,會將肝臟切割成小結節,最終導致肝硬化。
肝臟發炎有很多原因,包括病毒性和非病毒性。病毒性成因中,台灣最常見的是B型肝炎和C型肝炎病毒;非病毒性的原因,最常見的是酒精性肝炎,再來則是非酒精性的脂肪肝。而較少見的原因則有自體免疫疾病引起的肝發炎,以及先天性代謝疾病如威爾森氏症者因銅的代謝異常,導致肝臟發炎。
Q3肝硬化的等級有哪些?怎麼知道我是屬於哪一級?
肝硬化最常用的分級制度,是美國三位醫師(Child、Pugh及Turcotte)共同研發出的「Child-Pugh」分級制度,此分級納入5個項目:白蛋白、膽紅素、國際標準凝血時間比、腹水及肝性腦病變。此5項各自從輕微到嚴重,給予1~3分,依照加總後的分數,區分為Child-Pugh A(5~6分)、Child-Pugh B(7~9分)、Child-Pugh C(≧ 10分以上)三級。這是一種功能性的分級,A級表示肝臟功能仍正常或接近正常;B級表示肝臟功能已有明顯衰退;C級代表肝臟功能已嚴重衰退。
有肝硬化必須定期追蹤,必要時需接受積極處理,因此當醫師告知有肝硬化時,應進一步請教醫師,了解自己的肝硬化屬於哪一級。
Q4肝硬化如何確診?需要切片檢查嗎?
過去判斷是否有肝硬化,標準作法是做肝臟切片,但因其具侵襲性,病友多半不樂意接受。近年發展出一些非侵入性的檢查方式,包括腹部超音波、肝纖維化掃描儀、磁振造影、電腦斷層等。除了這些影像學檢查之外,一些抽血項目也可以用來評估肝硬化的程度,其中,不需額外花費的項目是Fibrosis-4(FIB-4)指標,是採用年齡、AST、ALT指數及血小板數值計算而得,網路可搜尋到FIB-4的計算公式。計算後的數值大於或等於1.3,表示有第一級纖維化(F1);大於2.1就是有第二級纖維化(F2);大於或等於3.25就是有第三級纖維化(F3);大於或等於6.5就是有第四級纖維化(F4);第四級纖維化就是已達肝硬化了。
此計算公式較為簡便,雖不如肝切片那樣精準,但仍可作為診斷肝硬化及追蹤頻率的參考。若結合FIB-4指標及肝纖維化掃描儀的檢查結果,就更精準了。
Q5已經肝纖維化或肝硬化,有機會逆轉嗎?
是否能逆轉,要看肝纖維化及肝硬化的嚴重程度。肝纖維化程度可以分為F0~F4(F為Fibrosis之意),F0表示沒有纖維化;F1、F2屬輕、中度肝纖維化,仍有機會逆轉;F3為重度纖維化;F4就是肝硬化,數字愈小愈有機會逆轉。若病情已經到F4的程度,逆轉的機會就很渺茫。
逆轉的策略首重將導致肝臟發炎的原因消除或控制,因此,有慢性B型肝炎和C型肝炎的病友,應盡早使用抗病毒藥物治療,讓肝臟不要持續發炎,才不會進展到嚴重肝纖維化及肝硬化的程度。如果肝臟發炎原因是脂肪肝引起,那就要努力消除脂肪肝,也有機會逆轉肝纖維化。至於已經是肝硬化的患者,臨床上目前還沒有真正能夠「軟肝」的藥物。
Q6肝硬化有藥醫嗎?中草藥有用嗎?
肝硬化並非絕症,也不是不可治療,而治療最關鍵的是避免持續惡化。肝硬化的臨床病程可分為兩個階段,第一階段稱為代償性(Child-Pugh A級),第二階段則是失代償性(Child-Pugh B、C級)。失代償性通常表示已經產生肝硬化的併發症,且肝臟功能可能已經開始衰竭。併發症的出現會使肝功能逐漸走下坡,兩者一般是並行的。
對於已經被診斷有肝硬化的患者,首要目標是了解其病因,例如是慢性B肝還是慢性C肝引起,以及目前肝臟是否仍在發炎。而後針對病因給予合宜的治療以防止病情惡化,例如,C肝可以使用抗病毒藥物根除病毒,而B肝則可以透過抗病毒藥物壓制病毒來控制發炎。至於酒精性肝病,則需戒酒,藉由上述各項措施來防止肝硬化加重,甚至有機會逆轉病情。
若能好好控制,肝硬化病人活到八、九十歲者大有人在,壽命與常人無異,並非不可治療的絕症。
至於是否能用中草藥治療肝硬化?目前文獻證據不足。西藥必須通過三期臨床試驗來驗證藥物的療效和安全性,並經藥政單位核准後才能上市,上市後還需持續觀察副作用及真實世界的療效,因為臨床試驗參與人數有限,而上市後可能有成千上萬的使用者。然而草藥並未通過這樣的機制,缺乏研究數據支持,較難被認可。如欲使用中藥治療,則務必找正規中醫師。
Q7肝硬化病人該如何吃?可以吃保健食品嗎?
肝硬化無併發症時,可遵循一般健康飲食,多攝取新鮮的蔬菜和水果。對於有食道或胃靜脈曲張的患者,應避免食用過硬或刺激性的食物,並減少腹部壓力,以免引發胃食道靜脈曲張破裂出血。對於有腹水的患者,應限制鹽分之攝取,並根據小便量調整水分之攝取量,同時接受利尿劑治療,期能讓腹水消失。若曾發生肝性腦病變(俗稱肝昏迷),務必保持每天大便暢通,並適當調整每日的蛋白質攝取量。
保健食品的問題與草藥類似,因無嚴謹的研究支持其療效,也無從得知是否有害處,因此不應被用來治療肝硬化。
Q8肝硬化會有什麼併發症?如何治療?
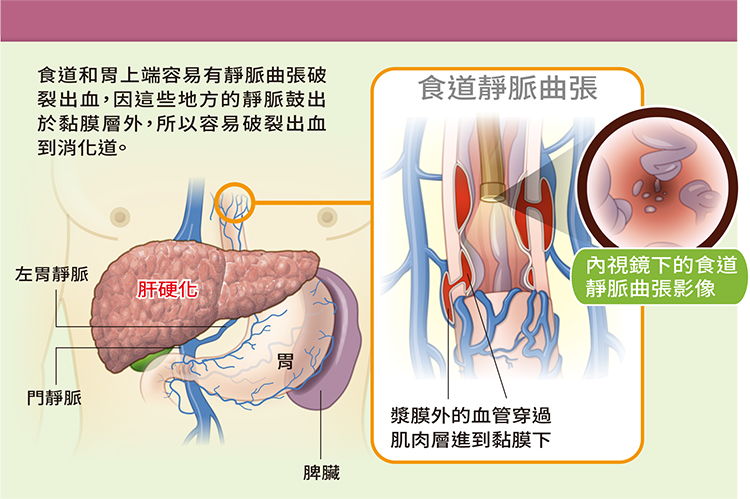
一旦有肝硬化,要小心併發症出現,例如食道或胃靜脈曲張。透過內視鏡檢查可了解食道或胃靜脈是否有鼓起,更簡單的方法是定期超音波檢查,若發現脾臟腫大,表示可能已有肝門脈高壓現象,導致來自脾臟的血流進入肝臟受阻,脾臟因而逐漸充血腫大,這也意味著病人可能已有食道或胃靜脈曲張。此外,可以推估肝臟硬化程度的超音波肝纖維化掃描儀,依其所得數值也可以推測肝門脈高壓及相關併發症的風險。
食道或胃靜脈曲張如果情況還輕微,治療以防止病情惡化為主。除了要依其病因去消除肝臟的發炎,也可以使用藥物減少心臟收縮,讓食道或胃靜脈曲張的血流量減少。如果病情已較為嚴重,靜脈曲張有破裂出血之虞,可能需要使用內視鏡靜脈曲張結紮術。若一再破裂出血,甚至考慮肝臟移植。
對於腹水,也是盡量避免其發生,一旦出現,可使用利尿劑來控制。然而當腹水嚴重到利尿劑也無法解決時,需要考慮抽腹水,當抽腹水的頻率愈來愈密集時,需要考慮肝臟移植。
第三個較常見的併發症是肝昏迷,除了盡量避免一些誘發因素(如:腸胃道出血、感染、低鉀血症等)之發生外,最重要的是每天大便一定要通暢,且要避免暴飲暴食,尤其需限制高蛋白質的食物。
Q9我有肝硬化,接下來會得肝癌嗎?
肝硬化是產生肝癌最主要的危險因子,肝硬化的病友每年大約有3~5%的機率發展成肝癌,這是機率問題,並非每個人終其一生都會發生肝癌,但是有肝硬化者產生肝癌的風險確實較高,甚至是無肝硬化者的100倍,因此,應盡量避免進展到肝硬化的地步。
已經有肝硬化者,應定期腹部超音波檢查及抽血檢驗甲型胎兒蛋白、AST及ALT指數,通常建議每3個月追蹤檢查一次,如此就算罹患肝癌也能早期發現,早期治療。尤其現在早期肝癌已有許多治療方式,包括開刀、電燒、微波消融等,都有機會治癒肝癌。
Q10肝硬化可以換肝嗎?何時會建議換肝?
肝硬化是否需要換肝,要由專業醫師判斷。因器官移植後需終生使用抗排斥藥物,會使身體免疫力降低,容易遭病毒細菌侵襲,對於有癌症病史者更怕會誘發癌症復發,故換肝應作為最後一線考量,需謹慎評估。
當肝硬化分級(Child-Pugh)為C級(分數超過10分)、已有肝衰竭或併發症難以控制,或是罹患肝癌且經多種治療均無效時,就可以考慮肝臟移植。換肝的時機應由主治醫師審慎評估,特別是肝癌患者。有國際標準可供參考,如米蘭和舊金山標準,符合標準換肝,成功率較高,往後肝癌的復發率也較低。
請別錯過本期其他精彩內容…
- 總編輯的話:消滅肝病的艱鉅使命
- 好心肝、臺大醫院、聰泰科技公司研發 即時超音波檢查AI偵測辨識肝腫瘤 獲亞太肝臟學會研究者獎
- 美國FDA首度核准 非酒精性脂肪肝炎有新藥了!
- 肝癌治療後, 如何減少復發?
- 可偵測出難發現的胰臟癌 內視鏡超音波應用日廣
- 胰臟長水泡(囊腫), 會進展為惡性腫瘤嗎?
- 腸道微菌叢失衡會傷肝! 基因改造細菌是解藥嗎?
- 21世紀的聽診器 「重點式照護超音波」全身都能「掃」 揪出潛藏疾病 診斷更即時
- 如何評估B肝帶原者肝臟發炎程度與用藥時機?
- 愛肝新樂園|想要告解,但神父過春節了, 怎麼辦?
- 吃東西卡卡! 食道憩室是什麼?
- 便便上有油! 脂肪便的原因?與癌症有關嗎?
- 肝爹信箱 有問必答
- 兒童便祕好苦惱,如何解?
- 病友心聲|郭忠順先生肝內藏9公分肝癌 免費保肝篩檢,救了我一命!
- 高血壓9問 王水深教授專業解答
- 甲狀腺結節5問 黃碧玉醫師專業解答
- 接觸性皮膚炎4問 王莉芳醫師專業解答
- 幽門螺旋桿菌5問 楊智欽醫師專業解答
- C肝治療5問 洪俊銘醫師專業解答
- 好心肝故事|清大退休副校長林聖芬先生 十二指腸潰瘍纏身 暴瘦10公斤
- 好心肝門診中心擴建 11樓門診服務正式啟動 5 樓門診內視鏡中心積極規畫中